Диабетна ретинопатия – Описание
Захарният диабет е сериозен медицински проблем по целия свят. Диабетът предизвиква редица дългосрочни системни усложнения, които имат влияние както върху пациента, така и върху цялото общество, тъй като засягат хората в техните най-продуктивни години от живота. По целия свят се наблюдава прогресивно увеличаване на случаите с диабет. Това повишаване се дължи до голяма степен на промени в диетата, повишен прием на мазнини, заседнал начин на живот и понижена физическа активност.
Пациентите с диабет често развиват различни очни усложнения като заболявания на роговицата, глаукома, неоваскуларизация на ириса, катаракта и невропатии. Най-често срещаната и с най-голям потенциал за загуба на зрение от всички тези усложнения е диабетната невропатия. Тя е водеща причина за слепота сред пациентите от 25 до 74 години в САЩ. Около 700000 човека в САЩ имат пролиферативна диабетна ретинопатия, с 65000 нови случаи годишно.
В началните стадии на диабетна ретинопатия, пациентите нямат симптоми. В по-напредналите може да се появи замъгляване на зрението. Микроаневризмите са най-честият клиничен белег на диабетна ретинопатия.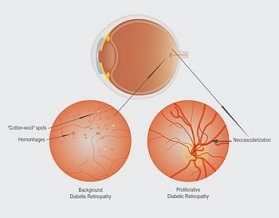
Един от най-важните аспекти на терапията и превенцията на диабетна ретинопатия е обучението на пациента. Поддържането на гликиран хемоглобин в стойности 6-7% значително забавя прогресията на ретинопатия.
Диабетна ретинопатия – Стадии
Наблюдават се четири стадия в развитието на диабетна ретинопатия:
1. Лека непролиферативна ретинопатия – през този етап се образуват аневризми – малки, подобни на балон разширения на съдовете на ретината.
2. Умерена непролиферативна ретинопатия– с напредване на заболяването, някои кръвоносни съдове, изхранващи ретината, се блокират.
3. Тежканепролиферативна ретинопатия – многобройни съдове са блокирани, лишавайки части от ретината от кръвоснабдяване. Тези слабо кръвоснабдени области стимулират образуването на нови съдове.
4. Пролиферативна ретинопатия– в този напреднал стадий, под действие на растежни фактори, се образуват много нови съдове. Техните стени са много чупливи и при разкъсването им се получават кръвоизливи, които могат да доведат до нарушаване на зрението и дори до слепота.
Диабетна ретинопатия – Причини
Точният механизъм, по който диабетът предизвиква ретинопатия все още не е уточнен, но се обсъждат няколко възможни теории.
· Растежен хормон – счита се, че той играе известна роля в развитието и прогресията на диабетна ретинопатия. Наблюдавано е обратно развитие на ретинопатия при жени, получили некроза на хипофизната жлеза, като уложнение при раждане. За известно време дори се е извършвала аблация на хипофизата, с цел лечение на диабетна ретинопатия. Този метод е изоставен поради множеството тежки усложнения.
· Тромбоцити и вискозитет на кръвта – при диабет се откриват множество нарушения в състава и вискозитета на кръвта, като увеличена агрегация на еритроцитите и тромбоцитите, повишена склонност към слепване, нарушаване на ендотела, склонност към запушване на малките капиляри. Всичко това повишава риска за исхемия на ретината, а тя от своя страна – за развитие на диабетна ретинопатия.
· Глюкозен метаболизъм – захарният диабет причинява абнормален глюкозен толеранс, като резултат от пониженото ниво или активност на инсулина. Високото ниво на кръвната глюкоза води до пренасочване на част от нея по биохимични пътища, чийто краен резултат е образуването на повишени количества сорбитол. Особено чувствителни към сорбитола са клетките на капилярите на ретината. С течение на времето се образуват микроаневризми, които са най-ранният белег на диабетна ретинопатия.
Увредените от диабетна ретинопатия съдове могат да доведат до загуба на зрение по два пътя. Чупливите, абнормални кръвоносни съдове могат да кървят в централната част на окото, замъглявайки зрението. Това е пролиферативна ретинопатия и е четвъртият, най-напреднал стадий на заболяването. Загуба на зрение може да настъпи и при изтичане на течност в центъра на макулата, частта от окото отговорна за остротата на зрението. Течността води до оток на макулата и замъглено зрение. Това състояние е известно като оток на макулата. Може да настъпи във всеки стадий на диабетна ретинопатия, но обикновено се наблюдава с прогресиране на заболяването.
Диабетна ретинопатия – Симптоми
Много често в началните стадии на диабетна ретинопатия липсват симптоми. Замъглено зрение може да настъпи при засягане на макулата (областта от ретината, отговаряща за централното зрение) от изтичане на течност – едем на макулата. При разрастване на нови съдове в ретината, може да настъпи кървене, което да блокира зрението. При пролиферативната ретинопатия в началото може да се виждат малки точици кръв или петна, които „плуват” в зрителното поле. Понякога те се избистрят дори и без лечение. Въпреки това обаче, може да настъпи ново кървене и да предизвика сериозно замъгляване на зрението. Ако се остави без лечение, пролиферативната ретинопатия може да доведе до тежко нарушаване на зрението и дори до слепота. Ранното провеждане на лечението повишава ефективността му.
Диабетна ретинопатия – Диагноза
Диабетната ретинопатия и отокът на макулата се откриват при провеждане на очен преглед. Той включва следните елементи:
· Тест за зрителна острота – с помощта на различни таблици се измерва остротата на зрението на резлични разстояния.
· Изследване на окото след разширяване на зениците – с помощта на капки се разширяват зениците и това позволява обстоен преглед на вътрешността на окото – визуализират се ретината и зрителният нерв и се търсят белези на увреждане.
· Тонометрия – измерва се налягането в окото.
Ретината се преглежда за белези на кървящи кръвоносни съдове; оток на макулата;мастни отлагания, които са белег на излив от кръвоносните съдове; увреждане на нервната тъкан; промени в кръвоносните съдове.
В някои случаи се налага провеждане на ангиография с флуоресцеин. При този тест специално контрастно вещество се инжектира в ръката и при преминаването му през кръвоносните съдове на ретината, се правят снимки. Тестът позволява установяването на кървящи кръвоносни съдове в ретината и може да послужи като насока за избора на лечение.
Диабетна ретинопатия – Лечение
През първите три стадия на диабетна ретинопатия не се налага лечение, освен в случаите с едем на макулата. За предпазване от прогресиране на заболяването, пациентите с диабет трябва да контролират нивата на кръвна захар, кръвно налягане и холестерол.
Пролиферативната ретинопатия изисква лечение с лазер. Лазерното лечение позволява свиване на абнормалните кръвоносни съдове. От хиляда до две хиляди лазерни удара се извършват в области на ретината, далече от макулата. Поради необходимостта от голям брой лазерни удари, лечението се извършва на няколко сеанса. Въпреки, че може да има известна загуба на периферно зрение, лазерното лечение спасява останалата част от зрението. Може да се наблюдава и промяна в цветното и нощното зрение. Лазерното лечение има най-добър ефект преди чупливите нови съдове да започнат да кървят. Ето защо е важно да се провежда редовен преглед на очите с дилатация на зениците. Дори и при започнало кървене, в някои случаи лазерното лечение все още е приложимо. При тежко изразено кървене се налага оперативна интервенция, наречена витректомия, при която се отстранява кръвта от окото. Операцията се извършва под обща или локална анестезия. С помощта на малък инструмент се прави малък разрез в окото, през който се премахва част от гелът, замъглен от кръвта. След това той се замества със солев разтвор. Тъй като вътреочният гел е предимно съставен от вода, разлика с разтвора не се усеща.
Отокът на макулата се лекува с лазерна хирургия. Процедурата се нарича фокална лазерна терапия. Прилагат се около стотина малки лазерни изгаряния в областите от ретината с излив, които заобикалят макулата. Това води до намаляване на излива на течност. Може да се наложат повече от един терапевтични сеанса.
В лечението на диабетна ретинопатия се прилагат и някои лекарства – такива са Lucentis, Avastin. Те се инжектират в окото и намаляват излива на течност и повлияват растежа на нови кръвоносни съдове в ретината.
Диабетна ретинопатия – профилактика
Съществуват мерки, които паиентите могат да предприемат за намаляване на риска от усложнения и загуба на зрение при диабетна ретинопатия.
Контролиране на кръвнозахарните нива – спазване на подходяща за диабетици диета, често мониториране на нивата на глюкозата в кръвта, редовни физически упражнения и редовен прием на антидиабетните медикаменти.
Контролиране на кръвното налягане – при наличие на високо кръвно налягане, шансът от прогресия на диабетна ретинопатия до пролиферативен стадий и оток на макулата, е много по-голям. Поддържането на кръвното налягане в прицелните стойности като цяло понижава риска от развитие на усложнения при диабет.
Редовен преглед на очите и скрининг за диабетна ретинопатия. При наличие на леки оплаквания, наличие на плуващи в зрителното поле петна, е необходима оценка от офталмолог.
Отказване на тютюнопушенето – въпреки, че не е доказано да повишава риска от ретинопатия, то може да задълбочи редица здравни проблеми, пред които се изправят пациентите с диабет, включително и болест на малките кръвоносни съдове.
Избягване на някои типове физеческа активност– вдигане на тежести и някои бойни спортове, които могат да предизвикат кървене от съдовете на ретината.
Редовна физическа активност– тя спомага за понижаване на кръвнозахарните нива и поддържа стойностите на кръвното налягане в нормални граници.



Добави коментар
Внимание: Задължително е писането на кирилица.